- Accueil
- Blog
Blog
HYPERTROPHIE PROSTATIQUE : Traitement naturel
Le 26/12/2019
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
PROSTATITE ALIMENTATIONS : Traitement naturel
Le 26/12/2019
PROSTATITE ALIMENTATIONS
La dégénérescence de la prostate : un fléau pour l’homme
Le cancer de la prostate est le cancer le plus fréquent chez l’homme dans les pays occidentaux. Chaque année, plus de 40.000 cas sont diagnostiqués en France. Par ailleurs, de nombreuses études réalisées depuis les années soixante-dix conduisent à penser que l’alimentation interviendrait pour 30 à 40% dans la genèse des cancers en règle générale. Parallèlement, et toujours en France, ce sont 70.000 hommes qui subissent chaque année une intervention liée à une hypertrophie bénigne de la prostate.
Sachant qu’un certain nombre de facteurs alimentaires sont impliqués dans les maladies dégénératives de la prostate, il importe aux hommes d’être vigilant sur le contenu de leur assiette. Cependant , les experts de Dawasanté mettent a votre disposition un traitement naturel a base de plante pour guérir de la prostatite .
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
La littérature actuelle foisonne d’articles sur le rapport entre certains aliments et la survenue de cancers prostatiques. Plus encore dans le domaine de la nutrition que dans d’autres, séparer l’ivraie du bon grain n’est pas chose aisée. Sachant cela, et bien qu’on ne puisse rien affirmer face à des données qui sont encore pour la plupart au stade de la recherche, il nous a paru utile d’énumérer prudemment les aliments les plus souvent incriminés aujourd’hui dans la maladie dégénérative de la prostate.
Messieurs, prenez soin de votre prostate
De 10 à 20% des cancers de la prostate pourraient être évités grâce à une alimentation équilibrée. Extenso revoit avec vous le contenu de votre assiette…
Les aliments à privilégier
Des légumes, encore des légumes!
C’est un fait incontestable : les légumes jouent un rôle de premier plan dans la prévention du cancer. Pour profiter de leurs bienfaits, remplissez la moitié de votre assiette de légumes. Faites varier les couleurs afin de profiter des différents composés qu’ils offrent.
Par ailleurs, même s’ils ne sont pas tous particulièrement colorés, les légumes appartenant à la famille des crucifères, comme le chou-fleur, le brocoli, le bok choy et le chou de Bruxelles possèdent également des propriétés anti-cancer. En consommer au moins 5 fois par semaine pourrait diminuer le risque de développer un cancer de la prostate.
La vitamine E et le sélénium
Le sélénium, que l’on retrouve dans le riz, le blé et les noix du Brésil offrirait un effet protecteur. Toutefois, son effet serait observé surtout chez les hommes qui ont de faibles quantités de sélénium dans le sang.
La vitamine E, retrouvée dans les amandes, les graines de lin, les noisettes, l’huile de carthame, de maïs et de soya serait également bénéfique en prévention. Son rôle serait particulièrement efficace chez les fumeurs et chez ceux qui ont de faibles quantités de vitamine E dans le sang.
Les brocolis, et plus largement les légumes de la famille des crucifères, aideraient à prévenir l’apparition de certains cancers dont le cancer de la prostate.
Le brocoli isothiocyanates dont le sulforaphane, et l’ibérine qui semblent agir sur l’expression des gênes (6). Selon certains auteurs, lorsqu’une personne développe un cancer, certains gènes sont activés et d’autres réprimés en particulier, et d’autres crucifères comme les choux de Bruxelles, contiennent des; or, le brocoli semble stimuler des gènes qui préviennent le cancer et freiner les gènes qui facilitent sa croissance, par modification chimiques de ligands.
– Il est recommandé de boire quotidiennement du thé vert. Ses bienfaits sont multiples. Il renferme des catéchines, une substance antioxydante qui aiderait à limiter le développement des tumeurs.
D’autres aliments contiennent du lycopène en quantité moindre: le pamplemousse rosé, la pastèque, la papaye, la goyave, les abricots secs, par exemple.
– La grenade. "C’est moins connu mais le jus de grenade est un vrai allié pour la santé de sa prostate. On peut en boire un verre chaque jour", affirme le Pr Zerbib. Les antioxydants présents dans le fruit du grenadier seraient les responsables de ces bienfaits.
– Le curcumin. Plusieurs études ont montré que la curcumine possède des effets antitumoraux. "Une consommation une ou deux fois par semaine est suffisante", conseille le Pr Zerbib.
Concernant l’alcool, mieux vaut faire attention aux alcools blancs comme le vin blanc, le champagne et la bière qui favorisent les troubles et les infections urinaires, mais n'ont pas d'effets directs sur la croissance tumorale.
La meilleure prévention reste le dépistage précoce du cancer de la prostate pour les hommes qui présentent des facteurs de risque, notamment des antécédents familiaux.
Le lycopène
Le lycopène est une substance issue de la famille des caroténoïdes. C’est un puissant antioxydant. Les tomates sont très riches en lycopène. Ce lycopène est mieux assimilé dans les tomates cuites (sauces tomates, coulis, purées) que dans les tomates crues, excepté le jus de tomate offrant également une bonne disponibilité du lycopène.
Mais ne dit-on pas que la cuisson détériore certains composants alimentaires, comme par exemple les vitamines ?
Certes oui. Néanmoins, la cuisson semble plutôt bénéfique au score antioxydant, en tout cas concernant la tomate.
Ainsi, sa teneur en vitamine C diminue effectivement par la cuisson mais sa concentration en phénols augmente, de sorte que la capacité anti radicalaire hydrosoluble augmente.
Sans que ce soit spécifique du cancer de la prostate, signalons également un méta analyse publiée dans le Journal of the National Cancer Institute du 17/2/99, dont il ressort que les hommes consommant plus de 10 fois par semaine des produits tomatés ont 33% de risques en moins de développer un cancer par rapport à ceux qui en consomment moins de 2 fois par semaine.
Il est intéressant de consommer du lycopène de manière quasi journalière, sous forme de légumes et de fruits.
Les isothiocyanates
Les polyphénols
Les polyphénols sont ce qui donne la couleur aux aliments.
Les polyphénols du thé protègeraient du cancer de la prostate, et en particulier le thé vert dont la consommation quotidienne pourrait amener une réduction de survenue de cancers de la prostate de l’ordre de deux tiers.
Certains auteurs mettent néanmoins l’accent sur le fait de consommer de préférence des thés issus d’une culture indemne de produits phytosanitaires de type pesticides ou métaux lourds. Il semble d’ailleurs logique d’extrapoler cette remarque à l’ensemble de nos nutriments.
Une récente étude menée par NutriNet-Santé cite le café comme source majeure de polyphénols bienfaiteurs chez les français.
Le vin rouge est riche en resvératrol qui est un polyphénol. Plus un vin est râpeux, plus il contient de resvératrol. Cette substance est anti oxydante, anti inflammatoire, et aurait un effet oestrogénique (inhibant la testostérone, hormone mâle qui a une action prolifératrice sur la prostate). 4 verres de vin rouge par semaine ralentiraient l’évolution de la maladie de 41 %
La consommation de 250 ml de jus de grenade chaque jour diminuerait de 60% la survenue du cancer de la prostate.
Les fruits et légumes sont riches en polyphénols protecteurs de cancer, mais non spécifiques du cancer de la prostate. C’est entre autre à partir de ce constat que le Plan National Nutrition Santé a recommandé 5 fruits et légumes par jour.
Une alimentation riche en soja réduirait le taux de PSA de 14%.
Le soja contient des polyphénols (génistéine, famille des isoflavones) qui ont un rôle antioxydant et oestrogénisant. Le tofu, les boissons et yaourts au soja en sont riches. Bien qu’il ne s’agisse pas d’un phénol, il est intéressant de savoir que le soja contient des saponines, anti inflammatoires mais surtout anti proliférateur des cellules tumorales. Rappelons néanmoins comme dit plus haut que la consommation de soja peut avoir des inconvénients (baisse des spermatozoïdes, entre autre).
Les omégas 3
Les omégas 3 ont un rôle anti inflammatoire. Ils contrôlent également la testostérone. Ils sont présents dans les poissons gras, qui soient dit en passant, contiennent également d’autant plus de vitamine D, également bénéfique pour la prostate, qu’ils sont gras.
L’huile de lin, très riche en oméga 3 est à l’étude actuellement. L’huile de lin contient également des lignanes qui donnent naissance à des phytoœstrogènes.
Une étude présentée en juin 2007 à Chicago à l’occasion de la 43ème rencontre annuelle de la Société Américaine d’Oncologie Clinique montrait une diminution de la prolifération de cellules prostatiques cancéreuse de 30 à 40% chez des hommes devant subir une ablation de prostate en raison d’un cancer et ayant préalablement consommé des graines de lin.
L’huile de colza a fait l’objet de polémiques notamment suite à une étude épidémiologique conduite à Harvard sur un groupe de 50 000 médecins professionnels de santé. Selon cette étude, les participants qui avaient consommé le plus d’oméga 3 avaient un risque de cancer de la prostate plus élevé que ceux qui en avaient consommé peu !
Tandis que d’autres études disent l’inverse. Par exemple, une grande étude prospective américaine conduite par les NIH (équivalent de l’Inserm) a été publiée en août 2006. Elle portait sur 30 000 volontaires. Elle n’a pas trouvé que les hommes qui consommaient le plus d’ALA (acide alpha linolénique, oméga 3) avaient plus de cancer.
Contiennent également des omégas 3 : les huiles de colza, de noix, de germe de blé.
Les acides gras mono insaturés
Ces bonnes graisses seraient favorables aux tissus prostatiques. Il s’agit de l’huile d’olive, d’arachide, de noisette mais aussi les amandes et les avocats de même que la graisse d’oie, de canard.
La vitamine D
Selon une étude de l’American Society of Clinical Oncology, les hommes ayant un taux plasmatique en vitamine D au-dessus de la moyenne ont 45% de risque en moins de développer un cancer de la prostate agressif. Pour rappel, 90% de la vitamine D est synthétisée dans notre peau suite à l’exposition solaire, les 10% restants se trouvant dans notre alimentation d’origine animale (œufs, produits laitiers non écrémés, poissons gras…).
Par contre, nous verrons plus loin qu’il ne faut pas abuser de produits trop gras.
Le sélénium
Le sélénium est un puissant anti oxydant. 200 microgrammes de sélénium diminuent de 63% l’incidence du cancer de la prostate. Mais 400 microgrammes de sélénium ont une action inverse par effet pro oxydant !
La noix du Brésil contient beaucoup de sélénium. L’ail et le brocoli en sont bien pourvus également. Les oignons rouges en contiennent également assez bien. L’oignon est un aliment très intéressant contre la survenue du cancer de la prostate et d’autres cancers notamment par sa teneur en phénols et flavonoïdes.
La lutéine
La lutéine est un caroténoïde aux vertus antioxydantes et capable de favoriser l’apoptose (mort cellulaire programmée, 100 fois plus fréquente pour les cellules tumorales que pour les cellules saines).
L’avocat en est particulièrement pourvu. C’est en tout cas un aliment à recommander. Un extrait acétonique d’avocat inhibe la croissance in vitro de cellules de cancer prostatique tant androgeno-dépendant qu’androgeno-indépendant.
La consommation de 50 grammes d’avocat par jour diminuerait de 40% la mortalité par cancer prostatique.
Autres protecteurs hypothétiques
L’huile de graine de courge est également parfois citée toujours pour son action antioxydant. Elle peut être utilisée en mélange à d’autres huiles alimentaires pour assaisonner les plats.
Des facteurs alimentaires qui agressent la prostate
L’alcool
L’alcool doit être consommé avec modération. L’alcool semble d’ailleurs impliqué dans de nombreux cancers (16).
Les graisses
Les produits industrialisés contenant des lipides hydrogénés sont à consommer avec modération.
Les produits contenant des acides gras saturés et trans sont à consommer avec modération également.
Parmi les aliments contenant les acides gras trans, on peut citer les margarines, les biscuits, viennoiseries, fritures.
Les viandes rouges et les charcuteries sont souvent montrées du doigt par leur apport en acides gras saturés. Néanmoins, les viandes rouges ne sont pas nécessairement très riches en graisses. Or, selon une étude menée en 2000, il faut tout de même une consommation de graisse journalière correspondant à plus de 33% des calories de la journée pour multiplier par 3 le risque de cancer de la prostate
S’il est vrai que les omégas 3 sont considérés comme favorables à la prostate, il est admis que les omégas 6 (huile de maïs, noix, pépin de raisin, tournesol…) agressent globalement ce tissu prostatique.
Il est à souligner que l’obésité doit être combattue ici comme dans la lutte contre d’autres cancers : le risque de décès par cancers de la prostate est doublé avec un indice de masse corporelle dépassant 30. La prostate est plus grosse en moyenne de 32% chez l’obèse. Dans le même ordre d’idée, et pour combattre le cancer en général, il faut éviter la sédentarité. Un régime hypocalorique et une activité physique modérée (30 minutes de marche par jour) réduirait de 10 à 30 % la mortalité. Attention par contre à ne pas trop en faire : plus de 2 heures par jour a un effet pro oxydant
Les compléments alimentaires
Selon certains auteurs, l’excès d’apport d’antioxydants éliminerait trop de radicaux libres.
Les radicaux libres sont certes responsables de la survenue de cancer, mais leur présence est également utile à l’élimination de cellules cancéreuses qui en sont riches et qui peuvent être autodétruites par cette auto-intoxication. Selon ces auteurs, il faut donc éviter les suppléments en antioxydants industriels, pour s’en tenir à une bonne alimentation suffisamment pourvoyeuse en antioxydants naturels. Prudence donc avec les « compléments alimentaires ».
Les modes de préparation
L’acrylamide favorise la survenue de cancers de la prostate. Cette substance est retrouvée dans les chips et les céréales du petit déjeuner. Ceci est lié au mode de cuisson.
Les polyamines retrouvées dans les charcuteries sous forme de nitrosamines lors de la salaison et fumaison semblent favoriser le cancer de la prostate.
On sait notamment que les polyamines augmentent le PSA et les douleurs osseuses des métastases prostatiques.
La cuisson excessive, conduisant à la présence de substances aromatiques polycycliques peut être cancérigène. Exemple avec le noircissement des viandes trop cuites.
Attention aux excès!
Il est probable que le sélénium et la vitamine E consommés en trop grande quantité puissent avoir des effets néfastes sur la santé. Il est donc préférable d’inclure à son alimentation des aliments qui en contiennent plutôt que de les consommer sous forme de suppléments. D’ailleurs, il n’est pas démontré que les suppléments aident à prévenir le cancer de la prostate.
Les aliments à consommer avec modération
Les matières grasses
Une alimentation riche en graisses, particulièrement en graisses animales, augmenterait les risques de développer un cancer de la prostate. Par ailleurs, l’excès de matières grasses dans l’alimentation pourrait mener à un surplus de poids. Puisque la consommation excessive de calories et l’obésité sont deux facteurs liés à un plus grand risque de cancer de la prostate, mieux vaut s’assurer de combler ses besoins en énergie, sans les dépasser.
Trucs pour limiter les gras nuisibles:
· Préférer les cuissons à la vapeur, au four ou au gril plutôt que les grandes fritures ;
· Réduire votre consommation de pâtisseries et de produits de boulangerie (croissants, muffins commerciaux, beignes, etc.).
· Diminuer votre consommation de gras animal, en variant vos sources de protéines: inclure plus souvent à votre menu du poisson et des légumineuses ;
· Privilégier les huiles et la margarine non hydrogénées aux graisses animales ;
· Choisir des coupes de viande plus maigres ;
· Adopter les laits et les substituts faibles en matières grasses.
La viande rouge et les charcuteries
Les viandes rouges, principalement celles qui sont grillées, pourraient favoriser l’apparition de certains cancers, dont celui de la prostate. Les viandes transformées (jambon, bacon, viandes froides et charcuteries) pourraient également jouer un rôle néfaste.
À l’heure du lunch, choisissez les poissons en conserve, les tartinades de pois chiches ou de tofu et les restes de rôtis plutôt que les traditionnelles tranches de jambon, de salami ou de « baloney ».
Le calcium et les produits laitiers
Bien que le calcium soit un élément nutritif absolument essentiel au développement et au maintien de la santé osseuse, il semblerait qu’une consommation excessive puisse être liée à un plus grand risque de développer un cancer de la prostate. Pour profiter des bienfaits du calcium sans risquer d’en subir également les inconvénients, il est recommandé de ne pas prendre des suppléments de calcium qui en fournissent plus de 1000 mg.
Une consommation élevée de produits laitiers entiers, partiellement écrémés ou sans gras a été associée à un risque accru de développer un cancer de la prostate. Ce lien n’est pas clair et d’autres études doivent encore être menées.
Le Guide alimentaire canadien classe les produits laitiers parmi les aliments protéinés. Ils ont donc leur place dans votre alimentation, sans qu'il soit nécessaire de leur accorder une importance disproportionnée.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
PROSTATITE TRAITEMENT PAR LA PHYTOTHÉRAPIE
Le 26/12/2019
PROSTATITE TRAITEMENT PAR LA PHYTOTHERAPIE
DEFINITION :
La prostatite est une inflammation, causée par une infection bactérienne de la prostate.
Cet organe est une glande endocrine de l'appareil génital masculin qui a pour fonction de produire le liquide séminal nécessaire au développement et à la mobilité des spermatozoïdes.
Les soins conventionnels de la prostatite nécessitent le recours à un examen cytobactériologique des urines pour identifier l’agent pathogène responsable de la maladie.
Quant aux traitements phytothérapiques, ils aident à soulager les symptômes douloureux de la prostatite et accélèrent la guérison. Voici le traitement naturel des experts de Dawasanté a base de plante médicinale pour soigner la prostatite.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Dans ce cadre, une mutuelle ou assurance efficace permet de bénéficier de remboursements élevés des frais de consultations d’urologues, des échographies et des analyses biologiques ainsi que des remèdes à base de plantes prescrit par les médecins.
LES PLANTES POUR SOULAGER LA PROSTATITE
Le palmier nain pour soulager l'hyperplasie bénigne de la prostate
Le palmier nain (Serenoa repens) est un arbuste dont les baies contiennent des stérols, substances qui auraient la propriété de soulager les symptômes de l’HBP. Plusieurs analyses croisées d’essais cliniques de bonne qualité méthodologique ont confirmé l’intérêt des extraits de palmier nain dans le traitement de l’HBP.
La Commission E et l'OMS reconnaissent l'usage du palmier nain dans « le traitement des difficultés urinaires liées à l'HBP ».
L’EMA accorde le statut d’« usage médical bien établi dans le traitement symptomatique de l’HBP » uniquement aux extraits de palmier nain obtenus avec l’hexane comme solvant d’extraction. De plus, elle n’accorde le statut d’« usage traditionnel pour soulager les symptômes du bas appareil urinaire liés à l’HBP » qu’aux extraits de palmier nain obtenus avec l’éthanol comme solvant d’extraction.
En France, des médicaments à base d'extraits de palmier nain sont disponibles pour cet usage, dont un seul utilise l’hexane pour extraire les principes actifs et aucun n’utilise l’éthanol.
Le prunier d’Afrique pour soulager l'hyperplasie bénigne de la prostate
Le prunier d’Afrique (Pygeum africanum) est un arbre dont l’écorce est utilisée pour produire des extraits standardisés contenant des stérols et du doconasol. Une analyse croisée de dix-huit essais cliniques pointe vers une certaine efficacité des extraits de prunier d’Afrique dans le traitement de l’HBP, mais moindre que celle des extraits de palmier nain.
L’EMA accorde le statut d’« usage traditionnel pour soulager les symptômes du bas appareil urinaire liés à l’HBP » uniquement aux extraits de prunier d’Afrique obtenus avec le chloroforme comme solvant d’extraction.
En France, des médicaments à base d'extraits de palmier nain sont disponibles pour cet usage, dont aucun n’utilise le chloroforme pour l’extraction des principes actifs.
Les graines de citrouille pour soulager l'hyperplasie bénigne de la prostate
Les extraits de graines de citrouille (Cucurbita pepo) sont reconnus par la Commission E pour « faciliter l’émission d’urines chez les hommes souffrant d’HBP ». Ces graines contiennent de nombreuses substances (phytostérols, acides gras essentiels, etc.) dont l’action sur la prostate est mal connue. Il existe peu d’études portant sur les graines de citrouille utilisées seules (elles sont souvent associées aux autres plantes proposées dans le traitement de l’HBP). Leur usage dans cette indication repose sur la tradition.
La racine d’ortie dioïque pour soulager l'hyperplasie bénigne de la prostate
Les racines d’ortie dioïque (Urtica dioica) contiennent des lignanes, aux propriétés similaires à celles des hormones féminines et qui pourraient expliquer leurs effets sur la prostate. Néanmoins, les essais cliniques évaluant les effets de la racine d’ortie sur l’adénome de la prostate sont de mauvaise qualité méthodologique. Ils pointent vers une efficacité de la racine d’ortie sans en apporter la preuve scientifique.
À la différence des autres sources officielles (OMS, Commission E et ESCOP), l'Agence européenne du médicament (EMA) considère que ces études ne sont pas concluantes, et que l'HBP étant une maladie qui doit être traitée médicalement, la racine d'ortie ne peut pas être considérée comme un traitement traditionnel de cette pathologie.
Contre le cancer de la prostate : café et tomates
Nulle plante à ce jour ne peut accompagner ou soigner le cancer de la prostate. En revanche, en prévention, une vaste étude réalisée auprès de 48 000 personnes par le National Cancer Institute a pu établir qu'une consommation de 6 tasses de café par jour diminuait les risques de 60 % d'être atteint d'un cancer de la prostate. Malheureusement, consommer autant de café quotidiennement n'est pas raisonnable : en plus d'un phénomène de dépendance, l'excès de caféine provoque de nombreux effets indésirables, tels que nervosité, agitation, anxiété, palpitations, insomnies, irritation de l'estomac, diarrhée...
Bonne nouvelle, le décaféiné offre les mêmes vertus. Ce sont en effet les polyphénols du café, et non la caféine, qui lui confèrent ces propriétés préventives. Une étude analogue publiée par le même institut a également montré que consommer deux à trois fois par semaine des tomates cuites réduit d'un tiers les risques de développer un cancer de la prostate (par rapport à une consommation occasionnelle). Enfin, l'hygiène de vie demeure une prévention efficace : éviter l'exposition aux produits toxiques, dont les pesticides (les ouvriers agricoles seraient plus exposés à ce cancer), être actif et limiter la consommation de viande rouge, de charcuterie et de fromages gras, tout en privilégiant de larges rations de fruits, de légumes et de poisson.
Traitement de prostatite : soins de l’inflammation et apports de la phytothérapie en cas d’hypertrophie prostatique
La prostatite nécessite un traitement médicamenteux par des antibiotiques et des anti-inflammatoires. Cette cure dure de 3 à 8 semaines en fonction du germe à l’origine de l’infection.
Outre l’antibiothérapie, le patient peut avoir recours à des remèdes phytothérapiques pour soulager les symptômes de l’hypertrophie de la prostate comme :
- la busserole : anti-inflammatoire et apaisante des douleurs de la miction, cette plante est prescrite dans les cas de prostatite aiguë et de cystite. Appelée aussi raisin d'ours, elle est un antiseptique et puissant antibactérien contre les bactéries pathogènes des voies urinaires.
- le séquoia géant: antidépresseur et régulateur hormonal, les bourgeons de séquoia géant aident à traiter l’inflammation en cas d’hypertrophie prostatique. Ils sont également efficaces pour stimuler l’appétit et réduire la fatigue qui accompagne la prostatite.
- les graines de citrouille : elles sont employées en tisane contre les troubles urinaires liés à l'hypertrophie de la prostate. Ces pépins sont aussi efficaces pour soulager les douleurs, faciliter les mixtions, etc.
- le serenoa repens: les baies de ce palmier nain sont utilisées pour traiter les inflammations de la prostate et prévenir des récidives
Les massages de la zone génito-urinaire de la prostate par les huiles d’essentielles (pin sylvestre, cyprès, menthe poivrée, etc.), sont aussi recommandés pour soulager les symptômes et prévenir la prostatite.
La prise d’antibiotique par voie orale et la phytothérapie trouvent leurs limites en cas de prostatite sévère. Une hospitalisation de 2 à 4 jours est alors exigée afin de mettre le patient sous une antibiothérapie par intraveineuse.
Prostatite : symptômes, types et facteurs de risque de l’hypertrophie prostatique
La prostatite cause l’augmentation du volume de la glande et la compression de l’urètre ainsi que de la vessie. Les premiers signes cliniques de cette hypertrophie prostatique sont les douleurs et la gêne à la miction qui entraîne l’accumulation de résidus urinaires à l’origine de l’aggravation et de la complication de l’affection urologique.
L’inflammation de la prostate peut être soit :
- une prostatite aiguë : généralement d’origine bactérienne, elle se caractérise par une forte fièvre, des douleurs intenses du bas-ventre et une fatigue généralisée. Le patient éprouve aussi des envies fréquentes d’uriner malgré les faibles quantités de mictions expulsées
- une prostatite chronique : d’origine bactérienne ou non-bactérienne, elle est la conséquence d’une infection des voies urinaires mal guéries. Cette pathologie à répétition se manifeste par des élancements au bas du ventre, aggravés par la rétention d'urine
L’hypertrophie de la prostate est favorisée par :
- le stress
- les infections sexuellement transmissibles
- la malformation uro-génitale
- la station assise prolongée (bureau, voiture, avion)
- la pratique de certains sports comme l'équitation ou le vélo
La prostatite touche les jeunes hommes. Elle est souvent associée à des impacts psychologiques et une dégradation de la qualité de vie en raison des symptômes douloureux, incontinence et difficulté dans les relations sexuelles.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
TERATOSPERMIE ALIMENTATION : Ecorces , Racines , Tisanes , Plantes
Le 26/12/2019
TERATOSPERMIE ALIMENTATION : Ecorces , Racines , Tisanes , Plantes
La tératospermie (ou tératozoospermie) est une anomalie spermatique se caractérisant par des spermatozoïdes présentant des défauts morphologies. En raison de ces malformations, le pouvoir fécondant des spermatozoïdes est altéré, et le couple peut rencontrer des difficultés à concevoir.
Cependant , les experts de Dawasanté mettent a votre disposition un traitement naturel pour soigner définitivement la tératospermie
Cliquer ICI ou sur l'image ci-dessous pour découvrir ce traitement
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Si on reconnaît volontiers que l’alimentation a une influence sur la fertilité et l’état de santé du futur bébé, bizarrement, on a toujours en tête l’hygiène de vie de la mère. Passant souvent sous silence le rôle des hommes. Pourtant, des études récentes ont montré que certains micronutriments amélioraient la qualité du sperme. Chez les couples désireux d’avoir un enfant, quels sont les aliments à privilégier pour lui ? Les réponses du docteur Laurence Benedetti, médecin spécialiste en micronutrition.
« Aujourd’hui, même chez les jeunes, on note plus d’anomalies au niveau du spermogramme. Le stress, le téléphone portable dans la poche, les pesticides, les polluants jouent sans doute un rôle », note le docteur Laurence Benedetti. L’alimentation peut aider à contrer les effets néfastes de l’environnement. Un régime à démarrer dès le désir d’enfant pour laisser le temps au futur papa de refaire son stock d’antioxydants et de bons nutriments.
Les nutriments dont les hommes ont besoin

- Les antioxydants (vitamine C, A, E, polyphénols). Dans la mesure où ils jouent un rôle de bouclier contre les agressions extérieures (stress, tabac, pollution), ils protègent aussi l’intégrité des spermatozoïdes.
Dans l’assiette : Légumes verts, fruits, épices (curcuma, gingembre, curry…), thé vert, chocolat noir.
- Les oméga 3. Comme ils agissent sur la souplesse de la membrane des cellules, ils facilitent les échanges entre l’ovocyte et le spermatozoïde.
Dans l’assiette : Petits poissons gras (sardines, harengs, maquereaux), huile de colza, huile de noix
- Le magnésium. Connu pour ses effets anti-stress, il est recommandé en période pré-conceptionnelle. Le stress nuit à la libido et serait également incriminé dans les problèmes de fertilité.
Dans l’assiette : Céréales et légumineuses (lentilles, haricots blancs, pois cassés), qui apportent du magnésium et d’autres minéraux (fer, calcium, potassium…)
- La vitamine B9. Des études ont montré qu’il existe une corrélation entre infertilité et faible consommation de vitamine B9.
Dans l’assiette : Légumes à feuilles vertes (mâche, salade, brocolis), levure de bière ou foie.
- Le zinc. Rempart contre le stress oxydatif, des études ont prouvé qu’il était présent en concentration élevée dans le liquide séminal.
Dans l’assiette : Huîtres, germes de blé.
- Le sélénium. il joue un rôle dans la maturation du sperme, d'après certaines études.
Dans l’assiette : Fruits de mer
- La carnitine et le coenzyme Q10. Ce dérivé d’acide aminé et cet antioxydant, qui assurent la production d’énergie au sein de la cellule sont très utiles au spermatozoïde, gros consommateur d’énergie.
Dans l’assiette : Protéines (viande, poisson).
Du côté des plantes
Le tribulus et le mucuna sont réputés pour améliorer le spermogramme. On peut les associer sous forme d’extraits de plantes standardisées (demander à un pharmacien spécialiste en phytothérapie) ou sous forme de gélules.
Du côté des compléments alimentaires
Androbiane, laboratoires Pileje. Il contient de la L-Carnitine, du N-acétyl-L-carnitine, du magnesium, du coenzyme Q10, du zinc, des vitamines, du sélénium. Un sachet par jour en période préconceptionnelle, deux sachets par jour en cas de spermogramme un peu faible.
Conceptio Homme, laboratoires des Granions. A base de coenzyme Q10, de vitamine E et B6, de L-Carnitine, de DHA, de zinc et de selenium, il est recommandé en programme de 6 mois.
Et aussi dans la vie courante
En plus de l’alimentation, il faut bien sûr adopter les règles d’une bonne hygiène de vie : faire du sport (sans excès), arrêter de fumer, limiter sa consommation d’alcool, bien dormir, manger équilibré, se mettre à distance des peintures bourrées de solvants et des pesticides. Enfin, moins connu, les spermatozoïdes doivent être maintenus à une température inférieure de 2 °C par rapport au reste du corps. Ce qui signifie qu’il vaut mieux oublier les saunas et les jacuzzis, les vêtements trop serrés et en finir avec l’habitude de poser l’ordinateur portable sur les genoux.
TERATOSPERMIE ALIMENTATION : Écorces , Racines , Tisanes , Plantes
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
TOUT SAVOIR SUR LES SPERMATOZOÏDES : Écorces , Racines , Tisanes , Plantes
Le 26/12/2019
TOUT SAVOIR SUR LES SPERMATOZOÏDES : Écorces , Racines , Tisanes , Plantes
Un spermatozoïde est une cellule reproductrice (ou gamète) mâle mobile, intervenant dans la reproduction sexuée. Lors de la fécondation, le spermatozoïde s'unit à un ovule ou à un ovocyte (gamète femelle) pour former une cellule-œuf, qui se développera ensuite en embryon pour donner un nouvel individu. C'est ainsi que les experts de Dawasanté mettent a votre disposition un traitement naturel pour soigner vos problèmes d'anomalies des spermatozoides (oligospermie , nécrospermie , asthénospermie , tératospermie , azoospermie , etc).
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Le possible lien entre infertilité masculine et anomalies chromosomiques dans les spermatozoïdes a été exploré dans plusieurs études, depuis l'avènement de la technique de Fluorescence in situ hybridization (FISH).
INTRODUCTION
Des anomalies chromosomiques peuvent chez l'homme être responsables d'une infertilité. En effet, la prévalence d'anomalies détectées au caryotype sanguin est dix fois plus élevée chez les hommes infertiles que dans la population générale, soit d'environ 5,3%, versus 0,6%. Les anomalies numériques et structurelles des chromosomes sexuels se retrouvent avec une fréquence élevée surtout chez les hommes atteints d'azoospermie ou d'oligo-asthéno-tératospermie (OAT) sévères. Le traitement de choix pour remédier à l'infertilité masculine avec OAT est la procréation médicalement assistée (PMA) par Intra Cytoplasmic Sperm Injection (ICSI). On rapporte toutefois depuis quelques années que le taux
d'aneuploïdies (nombre anormal de chromosomes) des chromosomes sexuels et d'anomalies chromosomiques structurelles de novo d'origine paternelle est supérieur dans la descendance de ces hommes. Le risque de transmission d'une anomalie chromosomique à la descendance du fait que le processus naturel de sélection du spermatozoïde est contourné par la procédure d'ICSI doit donc être soigneusement pris en compte et évalué.
CARYOTYPE DES SPERMATOZOÏDES ET FISH
L'analyse caryotypique des spermatozoïdes permet de préciser dans quelle proportion les gamètes elles-mêmes sont porteuses d'anomalies chromosomiques, en particulier chez les hommes infertiles.
En 1978, Rudak et coll. ont décrit une technique pour l'analyse caryotypique des spermatozoïdes, basée sur la pénétration in vitro de ceux-ci dans des ovocytes de hamster. Cette technique, lourde et délicate du point de vue technique n'était pratiquée avec succès que par une douzaine de laboratoires dans le monde.
La technique de FISH (Fluorescence In Situ Hybridization) et ses développements permettent maintenant d'effectuer l'étude chromosomiques des spermatozoïdes et d'analyser un grand nombre de cellules, en utilisant des sondes chromosomes-spécifiques qui hybrident à des régions particulières de l'ADN et peuvent ensuite être détectées visuellement grâce à un microscope à fluoresence. Pour l'étude FISH, les spermatozoïdes d'un éjaculat sont étalés sur des lames et subissent un traitement chimique aboutissant à la décondensation de leur tête, tout en maintenant la structure qui les distingue d'autres cellules pouvant se trouver dans l'éjaculat. On distingue également les spermatozoïdes par le fait qu'ils présentent des signaux correspondant à des cellules haploïdes et non diploïdes. Seuls les spermatozoïdes intacts avec des signaux d'hybridation clairs sont comptabilisés
SPERMATOZOÏDES MORPHOLOGIQUEMENT NORMAUX
La morphologie et la motilité sont actuellement les paramètres utilisés pour identifier les spermatozoïdes qui vont être micro-injectés dans le cadre d'une procédure d'ICSI. Les spermatozoïdes avec une morphologie anormale présenteraient également plus volontiers des aneuploïdies mais ce risque n'a pas été clairement chiffré.
Ryu et coll. ont étudié la fréquence des aneuploïdies dans les spermatozoïdes de morphologie normale chez des patients infertiles candidats à l'ICSI et tous porteurs d'un caryotype sanguin normal comparé à des patients fertiles. Le critère de morphologie utilisé était celui de Kruger. Une analyse par FISH des chromosomes 18, X et Y a été effectuée. Dans le groupe de patients infertiles, on retrouvait un taux d'aneuploïdies variant de 1,8 et à 5,5% en comparaison de 0 à 2,6% chez les patients contrôles. Ce résultat montre que la morphologie des spermatozoïdes n'est pas un critère absolu de sélection d'un spermatozoïde génétiquement normal.
A noter que les différents chiffres rapportés d'aneuploïdies des spermatozoïdes chez des hommes sans problèmes de fertilité varient entre 0 et 5% selon les études, différences qui peuvent être dues à l'utilisation de sondes ayant des efficacité d'hybridations variables ou à l'interprétation visuelle des signaux.
ANOMALIES CHROMOSOMIQUES, SPERMOGRAMME ET MODE DE VIE
Dans une revue récente, les caryotypes des spermatozoïdes d'hommes sans anomalies du spermogramme ont été analysés, dans le but de rechercher des éventuelles corrélations avec l'âge et le mode de vie. Les résultats d'une cinquantaine d'études regroupant les données d'analyse des spermatozoïdes par FISH de 500 hommes (plus de 5 millions de spermatozoïdes) ont été compilés. Les résultats sont un taux moyen rapporté d'anomalie de 0,15% pour chaque chromosome et de 0,26% pour les chromosomes sexuels. La majorité des chromosomes avaient une distribution égale d'anomalies, à l'exception des chromosomes 21, 22 et sexuels dans lesquels les fréquences d'anomalies étaient nettement plus élevées. Les trisomies 21 et 22 sont d'ailleurs les plus fréquemment retrouvées dans les produits de fausses couches spontanées, montrant le lien entre les anomalies chromosomiques dans les spermatozoïdes et les anomalies retrouvées chez l'embryon. Ce travail mettait également en évidence une légère augmentation de la fréquence des disomies avec l'âge paternel, principalement pour les chromosomes sexuels, mais pas d'effet du tabagisme, de la consommation d'alcool et de caféine.
INFERTILITÉ ET CARYOTYPES DES SPERMATOZOÏDES
On rapporte que 23% des hommes présentant une azoospermie et 5 à 10% des hommes avec OAT présentent un caryotype sanguin anormal, avec pour ces derniers comme conséquence une probabilité élevée de produire des gamètes aneuploïdes. On sait par exemple que la proportion des gamètes avec un déséquilibre chromosomique peut être aussi élevée que 50% chez les hommes porteurs d'une translocation réciproque. Toutefois un caryotype sanguin normal n'exclut pas la production de gamètes aneuploïdes. Un environnement intra-testiculaire anormal peut affecter la spermatogenèse notamment en perturbant les mécanismes de contrôle de la ségrégation des chromosomes durant la division cellulaire.
Un défaut de la spermatogenèse peut avoir de nombreuses origines telles que maladie systémique, malnutrition, troubles endocriniens, pathologies obstructives et défauts génétiques. En effet un nombre important d'OAT sévères et d'azoospermies a des étiologies génétiques, incluant des microdélétions au niveau du chromosome Y, des anomalies de la méïose, et des mutations dans le gène de la mucoviscidose. Toutefois l'OAT «idiopathique» reste le diagnostic le plus souvent retenu dans l'infertilité masculine, malgré des investigations poussées pour tenter d'en déterminer l'origine. L'intérêt principal qu'il y a à identifier une étiologie à l'OAT réside dans l'évaluation du pronostic et du risque de produire des embryons porteurs d'anomalies chromosomiques.
Une vaste étude est maintenant à la source d'une importante controverse à propos de la relation pouvant exister entre des anomalies du spermogramme et des risques potentiels d'anomalies chromosomiques dans le cadre de l'ICSI. Les taux de fertilisation et de grossesse obtenus en relation avec les paramètres de nombre, mobilité et morphologie des spermatozoïdes d'hommes infertiles ont été rétrospectivement analysés dans 966 cycles de PMA avec ICSI. Les résultats montraient des succès d'ICSI comparables et indépendants de l'ampleur des paramètres d'OAT. Ils en ont conclu qu'à l'extrême, seul un spermatozoïde vivant dans un éjaculat peut suffire au succès de l'ICSI. Si cette étude était donc très rassurante, elle n'analysait pas les spermatozoïdes eux-mêmes et considérait les taux de fertilisation et implantations comme des succès d'ICSI, indépendamment des aneuploïdies éventuelles chez l'embryon, ce que la controverse met en avant comme une conséquence essentielle à évaluer.
Dans le but d'étudier l'étiologie des OAT «non étiquetées», Calogero et coll. ont utilisé la technique du FISH pour explorer le taux d'aneuploïdies dans les spermatozoïdes des chromosomes 8, 12, 18, X et Y sur un groupe de patients avec tératospermie, un autre avec OAT et un groupe contrôle. Ils ont observé dans les deux premiers groupes des taux similairement augmentés d'aneuploïdies, ce qui suggérait que la tératospermie pouvait être le paramètre critique associé aux aneuploïdies. Ainsi les auteurs recommandaient qu'une analyse FISH soit effectuée dans les cas de tératospermie, avant toute tentative d'ICSI. Ces mêmes auteurs ont effectué une autre étude pour tenter de mettre en relation le taux d'aneuploïdies des spermatozoïdes chez dix-huit hommes atteints d'OAT et les résultats d'ICSI dans les couples concernés. Pour ces cas d'OAT, un taux de fertilisation global de 95% et de grossesse de 39% était obtenu. Très curieusement, ce taux de grossesse était nettement supérieur à ce qui est rapporté par les multiples centres pratiquant la technique d'ICSI (le taux moyen généralement admis est d'environ 25%), ce que les auteurs de l'article ne discutent pas. Le taux de fertilisation des ovocytes par ICSI ne dépendait pas du taux d'aneuploïdies. Par contre, les patients n'ayant pas eu de grossesse (91%) avaient des taux d'aneuploïdies nettement supérieurs à ceux des contrôles.
Bernardini et coll. ont analysé également par FISH le taux d'aneuploïdies des spermatozoïdes pour les chromosomes 1, 17, X, et Y, sur une série de vingt-deux cas d'hommes infertiles comparés à des contrôles fertiles. Un taux d'aneuploïdies significativement supérieur a été retrouvé chez les hommes avec OAT (18%) en comparaison des contrôles (2,28%).
Dans le cas des patients azoospermiques, il est maintenant parfois possible de pratiquer l'ICSI après une biopsie testiculaire dans laquelle on trouve des spermatozoïdes. Les chiffres rapportés d'anomalies chromosomiques sont impressionnants : en effet, une étude a chiffré la proportion d'anomalies chromosomiques à 19,6% chez un groupe de patients avec azoospermie non obstructive et 8,2% chez ceux avec une azoospermie obstructive. Là encore le lien entre l'insuffisance gonadique et la présence d'aneuploïdies chromosomiques est bien démontré.
On peut conclure de ces données qu'un taux d'aneuploïdies élevé dans les spermatozoïdes est associé à un faible taux de grossesse donc de moindre succès par procréation assistée par ICSI. Toutefois, le taux de fertilisation des ovocytes semble ne pas dépendre du taux d'aneuploïdies, ce qui signifie que les embryons transférés seraient plus souvent porteurs d'aneuploïdies et que par contre leur implantation serait défavorisée. Dans ce cadre, un conseil génétique suivant une analyse FISH des spermatozoïdes serait fortement souhaitable, avant qu'un couple entame une longue et difficile procédure de PMA par ICSI.
ANEUPLOÏDIES DES SPERMATOZOÏDES ET FACTEURS GÉNIQUES
Un point particulièrement important de ces études est qu'elles permettent d'expliquer certaines infertilités masculines dites jusqu'ici «idiopathiques». En fait des perturbations de la méiose ou de la mitose préméiotique au cours de la spermatogenèse pourraient prédisposer aux non-disjonctions chromosomiques que l'on observe. L'étape ultérieure consisterait à identifier quels sont les facteurs géniques à l'origine de ces troubles de la méiose et de la mitose et de les caractériser pour avoir un moyen diagnostique de plus à disposition dans l'infertilité masculine idiopathique. Si des anomalies géniques prédisposant aux non-disjonctions étaient mises en évidence, cet outil diagnostique serait disponible et la transmission éventuelle dans la descendance de cette pathologie serait évaluable. L'existence de gènes autosomiques dont les mutations prédisposeraient aux non-disjonctions chez l'homme était déjà soupçonnée en 1980 et étayée ensuite par de nombreuses études. On sait maintenant qu'une trentaine de gènes au moins sont impliqués dans le contrôle des divisions méiotiques et mitotiques. Par exemple le rôle de l'HspA2, une protéine «chaperon» à expression spécifiquement testiculaire qui interviendrait dans le complexe synaptonémal a été récemment mis en évidence. Le rôle des gènes de la famille MAD (Mitotic Arrest Deficiency) impliqués dans le contrôle mitotique préméiotique est également évoqué.
Il existe un cas, récemment rapporté dans la littérature, où l'analyse FISH des spermatozoïdes a permis de poser une contre-indication à la PMA. Dans l'étude en question des patients présentant différents types de tératospermie absolue (100%) ont été étudiés. L'un d'eux présentait une anomalie morphologique des spermatozoïdes consistant en macrocéphalie et flagelles multiples. Chez ce patient, 90% des spermatozoïdes analysés par FISH présentaient une aneuploïdie. Ce résultat a été considéré comme une contre-indication à l'ICSI.
FAISABILITÉ
Dans ces diverses études, entre 3000 et 10 000 spermatozoïdes par patient sont analysés. Cela représente un investissement de temps important, si l'on considère que pour une analyse FISH sur des amniocytes, on compte de routine entre 50 et 100 cellules. On estime que pour détecter des taux d'aneuploïdies significatifs dans les spermatozoïdes, l'analyse de 1000 cellules environ pourrait être suffisante. Le mode de prélèvement n'est pas différent que celui pour un spermogramme, et seule une petite fraction d'un éjaculat est utilisée pour étalement sur des lames en vue du traitement chimique de l'échantillon précédant le FISH.
CONCLUSION
Si l'utilisation du FISH sur les spermatozoïdes en cas infertilité masculine semble indiscutablement précieuse et contributive dans le cadre d'un bilan pré-PMA, ou après des échecs répétés de PMA, les indications formelles de cette analyse n'ont pas été encore clairement établies. Une des premières utilités de cette approche pourrait être de donner aux couples en procédure pré-ICSI pour OAT ou azoospermie une indication plus fine quant aux chances de succès et risques de fausses couches dues aux anomalies chromosomiques potentiellement présentes dans les spermatozoïdes. Ces informations devraient alors être communiquées aux patients dans le cadre d'un conseil génétique, en prenant en compte les répercutions psychologiques d'un éventuel pronostic de réussite peu favorable.
Certains auteurs considèrent également que cette technique peut être utilisée en cas de fausses couches à répétition d'étiologie indéterminée au-delà du cadre d'une infertilité masculine. En effet, si 60% des fausses couches du premier trimestre sont dues à des anomalies chromosomiques et qu'une majorité sont d'origine maternelle, la technique de FISH sur les spermatozoïdes a montré une origine paternelle dans 8 à 12% des cas, correspondant à une incidence plus grande d'anomalies chromosomiques dans leurs gamètes.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Le 26/12/2019
L'OLIGO-ASTHENO-TERATOSPERMIE
Vous essayez d'avoir un bébé depuis plusieurs mois, mais il se fait attendre. Après des examens, votre médecin vous a annoncé que votre chéri souffre d'une oligoasthénotératospermie (OATS). Qu'est-ce que l'OATS et quelles sont les conséquences ?
Cependant , les experts de Dawasanté mettent a votre disposition un traitement naturel pour soigner définitivement de l'oligo-asthéno-teratospermie.
Cliquer ICI ou sur l'image ci-dessous pour découvrir ce traitement naturel
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Qu'est-ce que l'oligoasthénotératospermie ou OATS ?
L'OATS désigne un ensemble d'anomalies retrouvées au cours du spermogramme lors d'un bilan d'infertilité masculine. L'OATS regroupe une faible concentration du sperme (oligo) avec donc des spermatozoïdes trop peu nombreux pour féconder naturellement un ovocyte, une mobilité trop faible de ces spermatozoïdes (asthéno) qui ne leur permet pas de rejoindre l'ovocyte et une trop grande proportion de spermatozoïdes anormaux (térato). Cependant, l'OATS peut présenter des degrés variables. Elle peut être sévère, avec des indices de mobilité et de concentration très faibles tandis que l'indice de malformation est très élevé. Elle peut être modérée avec des indices plus proches de la normale. Des formes intermédiaires existent avec des indices de même degré ou pouvant être à des degrés différents : sévères pour un ou deux types d'indices (ex. : mobilité et concentration) et modéré pour le troisième.
Que se passe-t-il après un diagnostic d'OATS ?
Une fois que l'OATS est découverte, le médecin cherchera à déterminer s'il existe des causes à ces anomalies. En effet, l'OATS peut être réduite, au moins en partie, selon son origine. Il recherchera en premier des signes d'infections, anciennes ou récentes. Certaines infections comme la chlamydia peuvent être à l'origine d'une baisse de la fertilité masculine. Leur traitement peut aider à retrouver une meilleure fertilité. De même, le traitement d'un varicocèle (varice au niveau d'un ou des deux testicules) ou l'arrêt du tabac peuvent améliorer les résultats d'un spermogramme. D'autres recherches seront menées pour savoir s'il existe une malformation au niveau des testicules ou des voies séminales. Dans tous les cas, un second spermogramme sera fait car il est possible que des variations importantes apparaissent et permettent d'espérer d'autres opportunités pour une fécondation naturelle.
Que faire pour avoir un enfant en cas d'OATS ?
Si le diagnostic d'OATS est confirmé, la possibilité qu'il y ait une fécondation naturelle est réduite. Elle existe toutefois, d'autant plus s'il s'agit d'une forme modérée. Cependant, certains facteurs, notamment l'âge de la femme ou la durée depuis laquelle la contraception a été arrêtée doivent être pris en compte et une procréation médicalement assistée (PMA) peut être envisagée. Selon le cas, il s'agira d'une insémination in utéro (IIU) où le sperme est introduit directement dans l'utérus, d'une fécondation in vitro (FIV) où le sperme est mis en contact avec un ou plusieurs ovocytes en laboratoire ou d'une injection intracytoplasmique de spermatozoïde (ICSI) où un spermatozoïde est introduit directement dans un ovocyte en laboratoire. Ces différentes techniques seront proposées en fonction du degré d'OATS. Le succès de la FIV ou de l'ICSI est de l'ordre de 25 à 30 % ce qui laisse de l'espoir à ceux et celles qui sont concernés par cette difficulté.
L'asthénospermie est une anomalie des spermatozoïdes qui se caractérise par une mobilité insuffisante tandis que leur nombre reste normal. Également appelée asthénozoospermie, cette fatigue des spermatozoïdes est l'une des causes possibles de troubles de la fertilité masculine. Quelles en sont les principales causes ? Comment l'asthénospermie est-elle diagnostiquée ? Quel traitement existe-t-il pour favoriser la procréation ?
A quoi est due l'asthénospermie ?
Les principales causes pouvant expliquer une mobilité insatisfaisante des spermatozoïdes sont les suivantes :
- une anomalie morphologique des gamètes mâles,
- une infection,
- une présence d'anticorps anti-spermatozoïdes
- une prise médicamenteuse,
- une varicocèle,
- une carence alimentaire,
- une insuffisance rénale,
- une insuffisance hépatique,
- une chimiothérapie,
- une exposition à des radiations,
- une consommation excessive d'alcool,
- une carence en calcium, en vitamine D ou en oligo-élément...
Comment est diagnostiquée l'asthénospermie ?
Une analyse du sperme, ou spermogramme, permet d'évaluer la mobilité des spermatozoïdes. Il faut rappeler que seuls les gamètes mobiles peuvent féconder l'ovule. De nombreux laboratoires d'analyses médicales s'appuient sur la classification édictée par l'Organisation Mondiale de la Santé pour classifier les spermatozoïdes :
- Niveau A (ou I) : les spermatozoïdes rapides progressifs avancent vite et en ligne droite,
- Niveau B (ou II) : les spermatozoïdes lents progressifs avancent lentement ou en ligne courbe,
- Niveau C (ou III) : les spermatozoïdes non progressifs bougent mais ne progressent pas,
- Niveau D (ou IV) : les spermatozoïdes sont immobiles.
Pour être qualifié de normal, le spermogramme doit faire état de 40 % minimum de spermatozoïdes mobiles et 32 % de spermatozoïdes présentant une mobilité progressive.
Quelles solutions pour avoir un enfant ?
La prise en charge de l'asthénospermie varie essentiellement en fonction de son origine. Ainsi, une infection devra être traitée selon sa nature par des médicaments antibiotiques adaptés tandis que certaines anomalies testiculaires pourront, dans certains, cas, faire l'objet d'une intervention chirurgicale. S'il n'existe aucun traitement curatif de l'asthénospermie, certains médicaments contribuent à améliorer la qualité du sperme : vitamines, hormones, médecines douces (phytothérapie, homéopathie, aromathérapie...). Lorsque les traitements ne donnent pas de résultats satisfaisants, une fécondation in vitro avec donneur de sperme ou une injection intracytoplasmique de spermatozoïdes pourront être envisagées dans le cadre d'une Procréation Médicalement Assistée (PMA) lorsque le couple désire un enfant.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
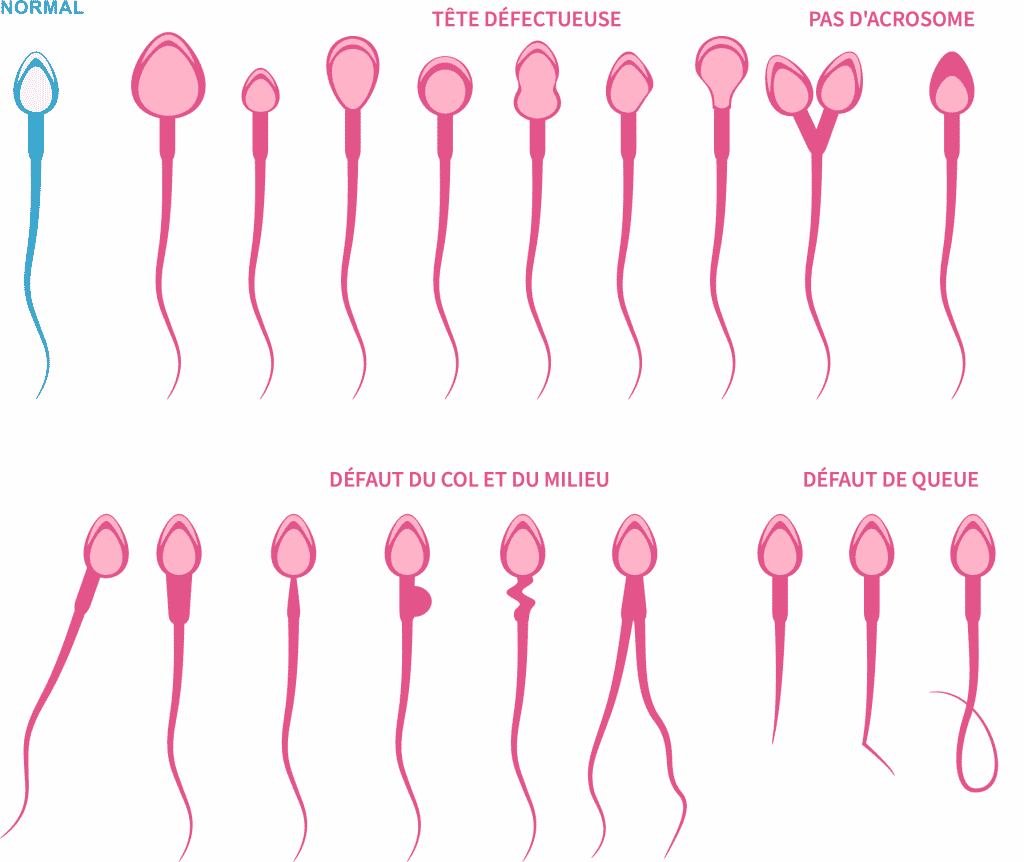
TERATOSPERMIE INFERTILITÉ MASCULINE
Le 26/12/2019
La tératospermie (ou tératozoospermie) est une anomalie spermatique se caractérisant par des spermatozoïdes présentant des défauts morphologies. En raison de ces malformations, le pouvoir fécondant des spermatozoïdes est altéré, et le couple peut rencontrer des difficultés à concevoir.
Ces anomalies peuvent toucher différentes parties du spermatozoïde :
- la tête, qui contient le noyau porteur des 23 chromosomes paternels ;
- l’acrosome, petite membrane à l’avant de la tête qui, au moment de la fécondation, va libérer des enzymes qui permettront au spermatozoïde de traverser la zone pellucide de l’ovocyte ;
- le flagelle, cette« queue » qui lui permet d’être mobile et donc de remonter du vagin vers l’utérus puis les trompes, pour une éventuelle rencontre avec l’ovocyte ;
- la partie intermédiaire située entre le flagelle et la tête.
Souvent, les anomalies sont polymorphes : elles peuvent être multiples, de taille ou de forme, toucher à la fois la tête et le flagelle, varier d’un spermatozoïde à l’autre. Il peut s’agir d’une globozoospermie (absence d’acrosome), de double flagelle ou de double tête, de flagelle enroulé, etc.
Toutes ces anomalies ont un un impact sur le pouvoir fécondant du spermatozoïde, et donc sur la fécondité de l’homme. L’impact sera plus ou moins important en fonction du pourcentage de spermatozoïdes normaux restant. La tératospermie peut diminuer les chances de conception, voire entrainer une infertilité masculine si elle est sévère.
Souvent, la tératospermie est associée à d’autres anomalies spermatiques : oligospermie (nombre insuffisant de spermatozoïdes-, asthénospermie (défaut de mobilité des spermatozoïdes. On parle alors d'oligo-asthéno-téraozoospermies (OATS).
Cependant, les experts de Dawasanté mettent a votre disposition un traitement naturel pour soigner définitivement la tératospermie et vous permettre de vite concevoir.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
CET ARTICLE POURRAIT AUSSI VOUS INTERESSER : Remèdes naturels pour guérir de l'oligospermie et la faiblesse sexuelle
Plantes, alimentations et conseils contre la tératospermie
Un traitement approprié devrait assurer que le processus de maturation des spermatozoïdes pendant la spermatogenèse se déroule correctement. Par conséquent, nous allons évoquer quelques recommandations pour maintenir de bonnes habitudes qui favorisent cette formation correcte des spermatozoïdes.
- Racine de maca
Encore appelée Maca noire, la racine de maca ressemble à un petit navet qui pousse principalement dans les Andes péruviennes. Riche en calcium, en magnésium, en zinc, en cuivre et en vitamines du groupe B, elle renferme aussi de nombreux acides aminés.
Ainsi grâce a toute ses composants, elle améliore significativement la production et la motilité des spermatozoïdes chez les hommes de 25 à 43 ans. Avec une estimation de 10% volume de sperme, 21% du nombre de spermatozoïdes et 15% des mobilité des spermatozoïdes.
- Prunier d’Afrique
Aussi appelé cerise africaine ou Prunus Africana, le prunier d’Afrique est un arbre originaire du centre et du sud de l’Afrique. C’est son écorce qui est utilisée depuis très longtemps pour soigner la fièvre, accélérer la cicatrisation des plaies ou soulager les douleurs d’estomac.
Outre, cet arbre est surtout connu pour son effet positif sur la prostate, et plus précisément pour traiter naturellement l’hyperplasie bénigne. Par ailleurs, il aide aussi à soulager les problèmes inflammatoires de la prosate, ce qui contribuerait à améliorer la qualité du sperme.
- Ginseng rouge
Le ginseng rouge ou Panax ginseng, originaire des pays d’Asie de l’Est, sert depuis plus de 1000 ans à traiter les problèmes de dysfonctionnement sexuel chez les hommes comme chez les femmes. Celui-ci posséderait des propriétés antioxydantes qui auraient pour effet d’améliorer la fonction érectile ou la libido, ainsi que le volume, le nombre et la mobilité des spermatozoïdes.
- Alimentation
Une alimentation saine et équilibrée améliore l'état de santé général. En outre, les vitamines et les antioxydants contenus dans certains aliments fournissent également des avantages à la qualité du sperme.
Ce sont quelques-unes des composantes importantes qu'un homme devrait inclure dans son alimentation pour améliorer son état de fertilité:
- Sélénium : Ce minéral se trouve dans les noix du Brésil, les noix, le thon, le bœuf, le poulet, les œufs et le fromage. Il doit être pris en petites quantités, sinon il peut être toxique.
- Vitamine C : Dans les épinards, les mandarines, les fraises et les tomates. La vitamine C est un antioxydant puissant et aide également à l'absorption du fer.
- Zinc : C'est un minéral que l'on trouve dans les aliments comme les huîtres, les palourdes ou la viande rouge. Le zinc est essentiel au fonctionnement des enzymes, qui sont responsables de la production d'énergie dans le corps.
- Acides gras oméga-3 : Dans les poissons gras et crustacés. Il est très important de les inclure dans le régime alimentaire parce que le corps humain n'est pas capable de les synthétiser par lui-même. De plus, il apporte de multiples bienfaits dans le système cardiovasculaire, le système nerveux, le système immunitaire, etc.
- Huile d'olive
L'huile d'olive est essentielle dans l'alimentation méditerranéenne et possède également des propriétés reproductrices grâce à sa teneur en acide oléique.
L'acide oléique agit comme agent réducteur du taux de mauvais cholestérol ou LDL qui peut s'accumuler dans les testicules, ce qui rend difficile la production correcte des spermatozoïdes.
L'huile d'olive aide également à augmenter le taux de bon cholestérol ou HDL et à éviter les risques de complications cardiaques et cérébrales.
En bref, l'huile d'olive est un allié dans la lutte contre l'infertilité masculine et surtout la tératozoospermie.
La PMA, comme tout traitement médical, exige que vous fassiez confiance au professionnalisme des médecins et de la clinique que vous avez choisis. Évidemment, tous ne sont pas identiques. Le rapport sur la fertilité sélectionne les cliniques les plus avantageuses pour vous selon nos critères de qualité rigoureux. De plus, le système effectue une comparaison des prix et des conditions offertes par les différentes cliniques afin de faciliter votre prise de décision.
- Éviter la chaleur
Des températures élevées dans les testicules affectent la production de spermatozoïdes et peuvent causer des anomalies du sperme.
Par conséquent, les hommes ayant des problèmes d'infertilité devraient considérer les recommandations suivantes:
- Ne pas utiliser l'ordinateur portable sur les jambes.
- Éviter les saunas en général.
- Porter des boxers et des pantalons larges.
- Essayer de ne pas parcourir de longues distances à vélo.
Une fois que la température diminue et que l'exposition à la chaleur diminue, les testicules retrouvent leur fonction normale et la qualité du sperme s'améliore en peu de temps.
- Éliminer les toxines
Certains composés auxquels nous nous exposons quotidiennement peuvent être très nocifs pour la santé reproductive sans qu'on en soit conscient.
Le tabac, les drogues, la fumée de marijuana, les pesticides, les produits chimiques et les quantités excessives d'alcool peuvent causer la déformation des spermatozoïdes.
Il est donc important d'éliminer ces mauvaises habitudes de son environnement.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
- Suppléments vitaminiques
Dans certains cas de tératozoospermie, il est fréquent que l'urologue conseille l'administration de certains suppléments nutritionnels qui complètent l'alimentation afin d'obtenir un meilleur résultat. Le traitement le plus courant est la supplémentation en vitamines et en antioxydants. Les antioxydants sont responsables de la réduction du stress oxydatif auquel les spermatozoïdes sont exposés, ce qui cause des dommages cellulaires et la fragmentation de leur ADN.
Certains compléments alimentaires recommandés comprennent de la vitamine E ou des acides aminés essentiels comme la L-carnitine. Le traitement à la vitamine E est également recommandé dans les cas de chimiothérapie et de radiothérapie, car c'est un antioxydant très puissant.
D'autre part, les suppléments de maca andine sont également très bénéfiques en raison de la multitude de propriétés de cette plante péruvienne. Il est à noter que ces composés ne sont pas miraculeux et qu'en aucun cas il ne sera possible de retrouver une fertilité totale si les paramètres séminaux sont sévèrement affectés.
Cependant, lorsqu'il y a une légère tératozoospermie, ils peuvent aider et donner un petit coup de pouce dans le cas d'hommes présentant des carences en vitamines dans l'alimentation.
CET ARTICLE POURRAIT AUSSI VOUS INTERESSER : 8 herbes pour améliorer efficacement la fertilité masculine
Nous avons un remède naturel à base de plantes naturelles, très efficace, capable de vous débarrasser définitivement de la tératospermie.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Conseils pour améliorer la fertilité masculine
L'amélioration de la fertilité masculine peut être influencée par divers facteurs, y compris le mode de vie, l'alimentation, l'exercice physique et l'évitement de certaines substances nocives. Voici quelques conseils pour améliorer la fertilité masculine :
- Consultez un médecin : Si vous envisagez d'améliorer votre fertilité, commencez par consulter un médecin spécialiste en fertilité ou un urologue. Ils pourront évaluer votre état de santé général et vous fournir des conseils personnalisés.
- Évitez la chaleur excessive : Évitez de porter des sous-vêtements serrés, de prendre des bains chauds prolongés ou de passer trop de temps dans des environnements chauds. Une chaleur excessive peut affecter la production de spermatozoïdes.
- Adoptez une alimentation équilibrée : Consommez une alimentation riche en fruits, légumes, grains entiers, protéines maigres et acides gras oméga-3. Évitez les aliments transformés, riches en sucres et en gras saturés.
- Contrôlez votre poids : L'obésité peut entraîner des problèmes hormonaux et réduire la fertilité. Maintenez un poids santé en combinant une alimentation équilibrée avec de l'exercice régulier.
- Faites de l'exercice physique : L'exercice régulier peut améliorer la santé globale et la fertilité. Cependant, évitez les exercices excessivement intenses, car ils pourraient affecter négativement la production de spermatozoïdes.
- Limitez la consommation d'alcool et de tabac : La consommation excessive d'alcool et le tabagisme peuvent nuire à la qualité du sperme et réduire la fertilité.
- Évitez les substances toxiques : Évitez l'exposition à des produits chimiques et des substances toxiques potentielles dans votre environnement de travail ou à la maison.
- Réduisez le stress : Le stress chronique peut perturber les hormones responsables de la production de sperme. Trouvez des moyens efficaces pour gérer le stress, comme la méditation, le yoga ou les passe-temps relaxants.
- Suivez les conseils médicaux : Si vous avez des problèmes de santé spécifiques, suivez les recommandations médicales pour les traiter et améliorer votre fertilité.
- Planifiez des rapports sexuels réguliers : Avoir des rapports sexuels réguliers (environ deux à trois fois par semaine) peut aider à augmenter les chances de conception.
Rappelez-vous que l'amélioration de la fertilité peut prendre du temps et que chaque individu est différent. Soyez patient et persévérant dans vos efforts pour améliorer votre fertilité. Si vous avez des préoccupations particulières ou des difficultés, n'hésitez pas à consulter un spécialiste de la fertilité pour obtenir des conseils adaptés à votre situation.
CET ARTICLE POURRAIT AUSSI VOUS INTERESSER : Andropause: symptômes, bénefice du tribulus terrestris
Nous avons un remède naturel à base de plantes naturelles, très efficace, capable de vous débarrasser définitivement de la tératospermie.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Les causes de la tératospermie
Comme toutes les anomalies spermatiques, les causes peuvent être hormonales, infectieuses, toxiques, médicamenteuse. La morphologie des spermatozoïdes est en effet le premier paramètre à s’altérer par facteur externe (exposition à des toxiques, infection,…). De plus en plus de spécialistes considèrent d'ailleurs que la pollution atmosphérique et alimentaire (via les pesticides notamment) a un impact direct sur la morphologie des spermatozoïdes.
Les causes de la tératospermie ne sont pas précisément connues. Mais elle peut être associée à divers facteurs. On pense notamment à :
- des infections (orchite, oreillon, épididymite, prostatite) ;
- la varicocèle ;
- des épisodes de fièvre ;
- des prédispositions génétiques ;
- une mauvaise hygiène de vie ;
- des pathologies chroniques (diabète, méningite) ;
- certains facteurs environnementaux ;
- la consommation excessive d’alcool, de tabac et de drogue ;
- de lourds traitements (radiothérapie, chimiothérapie).
Lorsque la tératospermie est liée à des facteurs comme la fièvre, les infections ou les états de stress, elle est généralement réversible et disparaît donc au moment de la guérison. De même, il est possible de retrouver une concentration normale de gamètes typiques en changeant ses habitudes de vie (meilleure alimentation, arrêt du tabac, consommation modérée de l’alcool).
Les symptômes de la tératospermie
La tératospermie est une condition médicale dans laquelle le sperme contient un pourcentage élevé de spermatozoïdes anormaux sur le plan morphologique. Ces spermatozoïdes peuvent avoir des têtes, des queues ou d'autres parties du corps anormalement formées. La tératospermie peut être diagnostiquée à l'aide d'un spermogramme, qui est un test qui évalue la qualité du sperme.
Voici quelques symptômes courants associés à la tératospermie :
- Infertilité : La tératospermie peut entraîner des difficultés à concevoir un enfant, car les spermatozoïdes anormaux peuvent avoir des difficultés à féconder un ovule.
- Faible motilité des spermatozoïdes : Les spermatozoïdes anormaux peuvent avoir une motilité réduite, c'est-à-dire qu'ils ont du mal à se déplacer efficacement. Cela peut également contribuer à l'infertilité.
- Anomalies morphologiques du sperme : Les spermatozoïdes anormaux peuvent présenter des caractéristiques morphologiques telles que des têtes déformées, des queues courtes ou tordues, ou d'autres défauts structurels. Ces anomalies peuvent être détectées lors d'un examen microscopique du sperme.
- Autres symptômes liés à l'infertilité masculine : En plus de la tératospermie, d'autres problèmes de fertilité peuvent être présents, tels qu'une faible concentration de spermatozoïdes (oligospermie) ou une mobilité réduite des spermatozoïdes (asthénospermie).
Il est important de noter que la tératospermie ne présente souvent pas de symptômes évidents chez l'homme lui-même, mais plutôt des signes indirects d'infertilité lorsqu'un couple a des difficultés à concevoir un enfant. Si vous suspectez une tératospermie, il est recommandé de consulter un médecin spécialiste de la fertilité, comme un urologue ou un andrologue, qui pourra évaluer votre situation spécifique et vous proposer les meilleures options de traitement ou d'assistance à la procréation.
CET ARTICLE POURRAIT AUSSI VOUS INTERESSER : Comment soigner naturellement l'atrophie testiculaire ?
Nous avons un remède naturel à base de plantes naturelles, très efficace, capable de vous débarrasser définitivement de la tératospermie.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Le diagnostic
La tératospermie est diagnostiquée grâce au spermogramme, un des premiers examens réalisés systématiquement chez l‘homme lors d’un bilan d’infertilité. Il permet une étude qualitative et quantitative du sperme grâce à l’analyse différents paramètres biologiques :
- le volume de l’éjaculat ;
- le pH ;
- la concentration en spermatozoïdes ;
- la mobilité des spermatozoïdes ;
- la morphologie des spermatozoïdes ;
- la vitalité des spermatozoïdes.
La partie concernant la morphologie des spermatozoïdes est l’étape la plus longue et la plus difficile du spermogramme. Lors d'un examen appelé spermocytogramme, 200 spermatozoïdes sont fixés et colorés sur des lames de frottis. Puis le biologiste va étudier les différentes parties des spermatozoïdes au microscope afin d’évaluer le pourcentage de spermatozoïdes morphologiquement normaux.
Le type d’anomalies morphologiques est également pris en compte pour estimer l’impact de la tératospermie sur la fécondité. Plusieurs classifications existent :
- la classification de David modifiée par Auger et Eustache, encore utilisée par certains laboratoires français ;
- la classification de Kruger, classification internationale de l’OMS, est la plus utilisée dans le monde. Réalisée à l’aide d’un automate, cette classification plus « sévère » classe en spermatozoïde atypique tout spermatozoïde qui s’écarte, même très peu, de la forme considérée comme normale.
Si la proportion de spermatozoïdes correctement formés est inférieure à 4% selon la classification de l’OMS, ou 15% selon la classification de David modifiée, une tératospermie est suspectée. Mais comme pour toute anomalie spermatique, un second voire un troisième spermogramme sera réalisé à 3 mois d’intervalle (la durée d’un cycle de spermatogenèse étant de 74 jours) afin de poser un diagnostic ferme, d’autant que différents facteurs peuvent influer sur la morphologie des spermatozoïdes (temps d’abstinence long, prise régulière de cannabis, épisode fébrile...).
Un test de migration-survie (TMS) vient généralement compléter le diagnostic. Il permet d'avoir une évaluation du nombre de spermatozoïdes capables de se retrouver dans l’utérus et aptes à féconder l’ovocyte.
Une spermoculture est souvent couplée au spermogramme afin de déceler une infection qui pourrait altérer la spermatogenèse et entrainer des défauts morphologiques des spermatozoïdes.
La tératospermie survient lorsque moins de 4% des spermatozoïdes présents dans l’éjaculat masculin sont dits « typiques » ou normaux. Les 96% restant sont porteurs d’anomalies ou présentent une altération de leur morphologie. Un spermatozoïde normal se compose d’une tête ovale, un corps intermédiaire une fois et demi plus long que la tête, et une longue queue fine (le flagelle) qui favorise sa mobilité. Les anomalies détectées peuvent affecter aussi bien la tête du spermatozoïde, que sa partie intermédiaire ou encore son flagelle. Il existe également des formes combinées d’anomalies.
La tératospermie est généralement la cause d’une infertilité masculine. En effet, les altérations sur la morphologie des spermatozoïdes peuvent affecter leur mobilité et les empêcher d’atteindre l’ovule. Il existe différents degrés de sévérité de tératospermie qui peut être qualifiée de légère, modérée ou sévère. Plus le degré de sévérité sera élevé, plus la procréation naturelle sera a priori difficile.
On connaît mal les causes de cette anomalie. L’origine peut être infectieuse, médicamenteuse, génétique, anatomique (varicocèle ou varices des testicules), environnementale ou liée à l’hygiène de vie. Il existe enfin des formes réversibles de tératospermie. C’est pourquoi on demande généralement au patient de pratiquer un second examen, à 3 mois d’intervalle du premier, afin de détecter la persistance de l’anomalie.
CET ARTICLE POURRAIT AUSSI VOUS INTERESSER : Plantes pour booster la fertilité masculine
Nous avons un remède naturel à base de plantes naturelles, très efficace, capable de vous débarrasser définitivement de la tératospermie.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Vos questions fréquentes
- Peut-on guérir d'une tératozoospermie grave?
Si un homme a moins de 5% de spermatozoïdes avec une morphologie normale, il est très difficile de retrouver une valeur normale avec un traitement naturel ou pharmacologique. Une amélioration peut être constatée au fil du temps, surtout si l'homme maintient un mode de vie sain.
Par contre, si la tératozoospermie apparaît associée à une autre pathologie telle que, par exemple, la varicocèle, il est possible que le spermogramme améliore ses paramètres lors d'une intervention chirurgicale pour éliminer la varicocèle.
- L'acupuncture peut-elle être bénéfique dans le traitement de la tératozoospermie?
Il y a des études qui disent oui. En général, l'acupuncture a réussi à augmenter les taux de grossesse dans les cas d'infertilité idiopathique, c'est-à-dire lorsque l'origine est inconnue. Une amélioration de la qualité séminale a également été observée chez les hommes atteints d'oligospermie, d'asthénospermie et de tératospermie qui pratiquent l'acupuncture.
- Est-ce que le fait de manger des fruits des bois améliorent la qualité séminale?
Oui, de nombreux fruits des bois ont des pigments antioxydants et une grande capacité d'absorption des radicaux libres d'oxygène, donc ce groupe alimentaire est parfait si vous voulez améliorer ou protéger la qualité du sperme.
Certaines recherches ont permis de découvrir les propriétés médicinales des polyphénols pigmentés, tels que les flavonoïdes, les anthocyanines, les tanins et autres substances phytochimiques présentes dans la peau et les graines de ces fruits.
Par ailleurs, les myrtilles, les mûres, les groseilles et les fraises sont riches en vitamine C et autres nutriments. La vitamine C est un antioxydant puissant qui protège les cellules des dommages cellulaires.
CET ARTICLE POURRAIT AUSSI VOUS INTERESSER : De la tomate pour un bon sperme
Nous avons un remède naturel à base de plantes naturelles, très efficace, capable de vous débarrasser définitivement de la tératospermie.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
COMPRENDRE LE SPERMOGRAMME : Traitement naturel
Le 26/12/2019
COMPRENDRE LE SPERMOGRAMME
Le spermogrmme est le résultats fournis par l'examen en laboratoire du sperme. Peu importe la mauvaise qualité et quantité de votre sperme, les experts de Dawasanté mettent à votre disposition un traitement naturel a base de plante pour améliorer la qualité et la quantité de votre sperme. Ce qui vous permettra de vite concevoir et d’être d’avantage fertile.
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
Topic: AKINÉTOSPERMIE, ASPERMIE, ASTHÉNOSPERMIE, AZOOSPERMIE, Cryptozoospermie, DYSKINÉSIE, FLAGELLAIRE, HYPERSPERMIE, HYPOSPERMIE, LES AGRÉGATS, LEUCOSPERMIE, NÉCROSPERMIE, Oligo-Asthéno-Tératozoospermie, OLIGOSPERMIE, POLYSPERMIE, TÉRATOSPERMIE, TÉRATOZOOSPERMIE,
I – C’EST QUOI UN SPERMOGRAMME ?
Le spermogramme est une analyse qui va étudier la quantité et la qualité des spermatozoïdes.
Le spermogramme est réalisé après avoir effectué au laboratoire et par masturbation un recueil du sperme.
Le spermogramme comprend :
1 – Une analyse du volume de l’éjaculât
2 – Une détermination du pH
3 – L’étude de la mobilité des spermatozoïdes à l’émission du sperme et après 1 heure et 3 heures
4 – Le calcul du nombre des spermatozoïdes
5 – Leur vitalité
6 – La viscosité
7 – Le pourcentage des formes anormales observées au microscope…
En complément, on évalue aussi :
8 – Le taux de flagelles isolés et/ou de spermatozoïdes en lyse
9 – Le taux de cellules de la lignée blanche
10 – Le taux d’autres cellules (cellules du tractus urogénital)
11 – Le taux de fragments cellulaires
12 – La présence de globules rouges ou résidus sanguins
II – VALEURS DE RÉFÉRENCE
1 – Quantité
2 à 6 ml
2 – Couleur
Normalement visqueux et blanc opalescent
3 – viscosité
À l’éjaculation le sperme se coagule et se liquéfie en moins de 30 mn à 37°C
4 – Nombre
– De 40 millions à 200 millions par ml.
– Supérieur à 15 millions par ml et doit être supérieure à 39 millions
pour la totalité de l’éjaculât
5 – Mobilité
C’est le paramètre le plus important
La norme de mobilité admise après 30 mn de l’émission ne doit pas être au dessous de 80% de spermatozoïdes mobiles
– Après 1 heure –
On doit trouver plus de 50% des spermatozoïdes mobiles
c’est-à-dire en déplacement progressif
– Après 3 heures –
On doit trouver au minimum 30% des spermatozoïdes mobiles
Observation
La mobilité des spermatozoïdes est classée en quatre catégories ou grades (voir plus bas).
6 – Vitalité
À l’éjaculation le pourcentage des spermatozoïdes vivants doit être
égal ou supérieur à 60% de l’ensemble des spermatozoïdes
7 – Leucocytes
Le nombre des leucocytes doit être inférieur à 1 million/ml
8 – Formes anormales
– Selon la classification de Cohen Bacri
Les formes anormales ne doivent pas dépasser 15 à 20% du total des spermatozoïdes
– Selon la classification de “David”
Les formes anormales ne doivent pas dépasser les 30%, du total des spermatozoïdes
– Selon la classification de “Kruger”
Les formes anormales ne doivent pas dépasser les 4%, du total des spermatozoïdes
9 – Le pH
Il doit être compris entre 7.2 à 8
Bon à connaitre
Le pH est le témoin direct des sécrétions des glandes annexes (sécrétions prostatiques acides et des sécrétions des vésicules séminales).
10 – Les cellules germinales
Leur pourcentage ne doit pas dépasser 10%
Les cellules germinales sont les cellules de base qui évoluent vers le spermatozoïde après une transformation complexe.Un taux supérieur doit faire penser à un trouble de la fabrication des spermatozoïdes.
III – INTERPRÉTATION DES RÉSULTATS
Une stérilité masculine peut être provoquée :
1 – Par une production de spermatozoïdes de mauvaise qualité
2 – Par une insuffisance de production de spermatozoïdes
3 – Par une anomalie du transport de ces spermatozoïdes
Spermatozoïde et ses différentes anomalies
IV – LES PRINCIPALES ANOMALIES
1 – L’HYPOSPERMIE
Volume total de l’éjaculat inférieur à 2 ml
Les causes de l’hypospermie sont variées :
– Problème technique dans le recueil du sperme
– Abstinence
– Déficit des sécrétions
– Éjaculation rétrograde…
Bon à connaitre
Le volume du sperme diminue progressivement avec l’âge sans altérer les autres paramètres.
2 – L’ HYPERSPERMIE
Volume de l’éjaculat très supérieur à la normale
L’ hyperspermie et quelque fois en rapport avec un syndrome inflammatoire ou infectieux des glandes annexes et plus particulièrement les vésicules séminales.
Important
Elle peut aussi être due à une abstinence sexuelle trop longue.
3 – L’OLIGOSPERMIE (OLIGOZOOSPERMIE)
Elle correspond à une quantité insuffisante de spermatozoïdes dans le sperme
Très important à connaitre
1 – Si le nombre des spermatozoïdes est inférieur à 10 millions/ml, il y a infertilité
2 – Si le nombre des spermatozoïdes est inférieur à 5 millions par ml, on parle d’oligospermie sévère.
4 – LA POLYSPERMIE
Concentration des spermatozoïdes supérieur à 200 millions par ml
5 – L’AZOOSPERMIE
Absence de spermatozoïdes dans l’éjaculât
Deux types d’azoospermie sont rencontrés :
1 – L’azoospermie sécrétoire –
Correspond soit à une affection testiculaire primitive, congénitale ou acquise, soit à une insuffisance hypothalamo-hypophysaire acquise congénitale.
2 – L’azoospermie excrétoire –
Correspond à la présence d’un obstacle au niveau des voies excrétoires (épididymes, canaux déférents, canaux éjaculateurs).
Ces lésions peuvent être acquise ou congénitales.
6 – L’ASTHÉNOSPERMIE
Défaut de mobilité des spermatozoïdes
On parle d’ asthénospermie si au moins 40% des spermatozoïdes rencontrés ne sont pas mobiles.
La mobilité des spermatozoïdes est classée en quatre catégories ou classes –
1 – Classe A –
Spermatozoïdes rapides et progressifs (vitesse > 25 µm/s)
2 – Classe B –
Spermatozoïdes lents ou faiblement progressif (vitesse de 5 – 25 µm/s)
3 – Classe C –
Spermatozoïdes mobiles mais sans aucune progressivité (mobilité sur place)
4 – Classe D –
Spermatozoïdes immobiles

7 – LA NÉCROSPERMIE (NÉCROZOOSPERMIE)
Elle est caractérisée par un pourcentage très élevé de spermatozoïdes morts
La nécrospermie est souvent due à des infections microbiennes.
Il existe deux types de nécrospermie :
1 – La nécrospermie partielle –
Correspond à 42% des spermatozoïdes retrouvés sont morts
2 – La nécrospermie totale –
Correspond à la totalité des spermatozoïdes retrouvés dans l’éjaculat sont morts
8 – LA TÉRATOSPERMIE OU TÉRATOZOOSPERMIE
Elle correspond à une quantité trop importante de spermatozoïdes anormaux
et peut atteindre jusqu’à 30%
(voir plus haut, les formes anormales).
Les principales formes anormales rencontrées sont –
1 – Les anomalies de la tête (inférieur à 35%) –
Microcéphales, macrocéphales, tête allongée, tête irrégulière…
2 – Les anomalies de la pièce intermédiaire (inférieur à 20%) –
Résultent de la présence de restes cytoplasmiques
3 – Les anomalies du flagelle (inférieur à 20%) –
Flagelle angulé, enroulé…
4 – Les formes doubles (inférieur à 10%) –
5 – La forme globozoocéphale –
Caractérisée par l’absence de l’acrosome.
La présence de cette forme est un signe indiquant qu’il n’y a aucune possibilité de fécondation.
9 – L’ASPERMIE
Absence totale d’éjaculat
10 – L’OAT
(Oligo-Asthéno-Tératozoospermie)
C’est l’association de trois pathologies et qui sont : L’Oligospermie, l’Asthéno-spermie et la Tératozoospermie.
11 – LES AGGLUTINATS
Les agglutinats (ou accolements) correspondent à un rassemblement de plusieurs spermatozoïdes vivants ensembles.
Les agglutinats s’expliquent par la présence de spermatozoïdes vivants et porteurs des anticorps anti-spermatozoïdes.
La présence de spermatozoïdes agglutinés, doit faire rechercher la présence d’anticorps anti-spermatozoïdes.
12 – LES AGRÉGATS
Ils sont à différencier des agglutinats, car ils correspondent à l’accolement de plusieurs spermatozoïdes qui sont morts ensemble.
13 – LA DYSKINÉSIE FLAGELLAIRE
Anomalies des mouvements, de la vitesse et de la trajectoire des spermatozoïdes
14 – LA LEUCOSPERMIE
Leucocytose à plus de 1 million/ml
Cette leucospermie évoque une infection
15 – L’AKINÉTOSPERMIE
La totalité des spermatozoïdes sont immobiles
16 – LA CRYPTOZOOSPERMIE*
Absence de spermatozoïdes observée dans une goutte de sperme au microscope
Une recherche approfondie dans la totalité du sperme permet d’en retrouver quelques spermatozoïdes (moins de 100 000 spermatozoïdes dans la totalité de l’éjaculat).
On rencontre deux principales cryptozoospermie –
1 – Cryptozoospermie sévère
Le nombre des spermatozoïdes retrouvé est inférieur à 10 000
2 – Cryptozoospermie modérée,
Le nombre des spermatozoïdes est supérieur à 10 000
*Important –
La cryptozoospermie est une entité nouvelle qui n’a pris de l’intérêt que depuis l’apparition de la technique de l’ICSI (Intra Cytoplasmic Sperm Injection) car avec cette technique, il suffit de quelques spermatozoïdes éjaculés ou prélevés dans l’épididyme ou du testicule, et indépendamment de la concentration et de la mobilité spermatique, pour obtenir une fécondation et une grossesse.
L’apparition de la nouvelle technique de l’IMSI (Intra Cytoplasmic Morphologic Sperm Injection) qui permet de faire une sélection très poussée des meilleurs spermatozoïdes dans l’éjaculât et d’augmenter de façon significative les chances d’obtenir de fécondation et de grossesse à partir de sperme cryptozoospermique.
17 – L’HÉMOSPERMIE
C’est la présence du sang dans le sperme
V – ANNEXE
La biochimie séminale –
Elle permet de poser différents types de pathologie soit ayant une origine d’un obstacle se trouvant sur les voies séminales, soit d’origine par malformation des voies d’excrétion des spermatozoïdes et plus particulièrement au niveau de : épididyme, canal déférent, vésicules séminales, prostate.
Les principales substances dosées sont : carnitine, alpha-glucosidase, citrate, phosphatases acides, zinc, fructose…
Commandez-le et commencez à l'avance le traitement naturel. Un soutien est proposé pendant toute la durée de votre accueil. Pour nous contacter, cliquez sur le bouton WhatsApp dans le coin droit de l'écran ou contactez-nous au +33777309072.
Nous sommes représentés dans tous les pays africains et sommes actifs en France, au Cameroun, en Côte d'Ivoire, au Mali, au Sénégal, au Burkina Faso, au Togo, au Kenya, au Nigeria, au Gabon, en République centrafricaine, au Bénin, au Tchad, au Congo- Brazzaville et à Kinshasa. Soyez donc sûr de recevoir vos produits immédiatement après votre commande.
La livraison est gratuite partout dans le monde.
